Как использовать инсулин в бодибилдинге для набора массы или похудения (без препаратов)?
Использовать анаболические свойства инсулина в бодибилдинге можно двумя путями: с помощью построения правильного рациона питания и инъекций.
Так как выделение инсулина является откликом организма на употребление углеводов, то регулируя их содержание в пище, можно управлять уровнем инсулина: когда требуется поднимать его, а когда нужно — понижать.
Инъекционные препараты инсулина используются в бодибилдинге для более значительного и быстрого воздействия на его уровень в крови в критически важные для этого моменты.
Инсулин для набора мышечной массы
Для обеспечения мышечного роста необходимо обеспечить высокий уровень инсулина в крови в течение всего дня, а особенно в моменты во время, до и сразу после тренировки.
Именно поэтому согласно принципам правильного питания для набора мышечной массы углеводы имеют не менее важное значение, чем протеин, хотя очень распространена обратная точка зрения, согласно которой за набор массы отвечает только протеин, а углеводы это то, что необходимо всячески минимизировать для достижения сухого рельефа
Инсулин для похудения
Если цель похудеть, то необходимо ограничивать уровень инсулина в течение дня. Поэтому многие диеты строятся на принципе полного исключения быстрых углеводов (сладостей).
Рекомендуем: Самые эффективные диеты для похудения: принципы, мифы, топ-5 диет
Однако, важен интеллектуальный подход. «Чем меньше, тем лучше» здесь не работает, особенно, для физически активных людей.
Недостаток углеводов во время занятий спортом непременно приведет к мышечной слабости, снижению выносливости и может также стать причиной мышечного катаболизма: мышечная масса будет уходить вместе с жировой.
Инсулин для набора мышечной массы и похудения
Это идеальная цель для большинство спортсменов в фитнесе и бодибилдинге. Почти все спортсмены стремятся именно к ней.
В бодибилдинге считается, что невозможно одновременно сжигать жир и набирать мышечную массу. Именно поэтому в профессиональном спорте происходит постоянное чередование фаз набора массы, во время которой процент жира в организме высокий и масса растёт, и сушки тела, задача которой снизить процент жира в организме и сохранить мышечную массу.
Но в определенных пределах делать это можно.
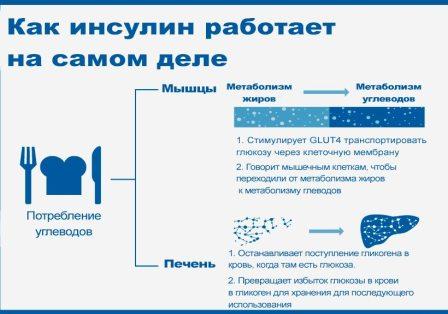
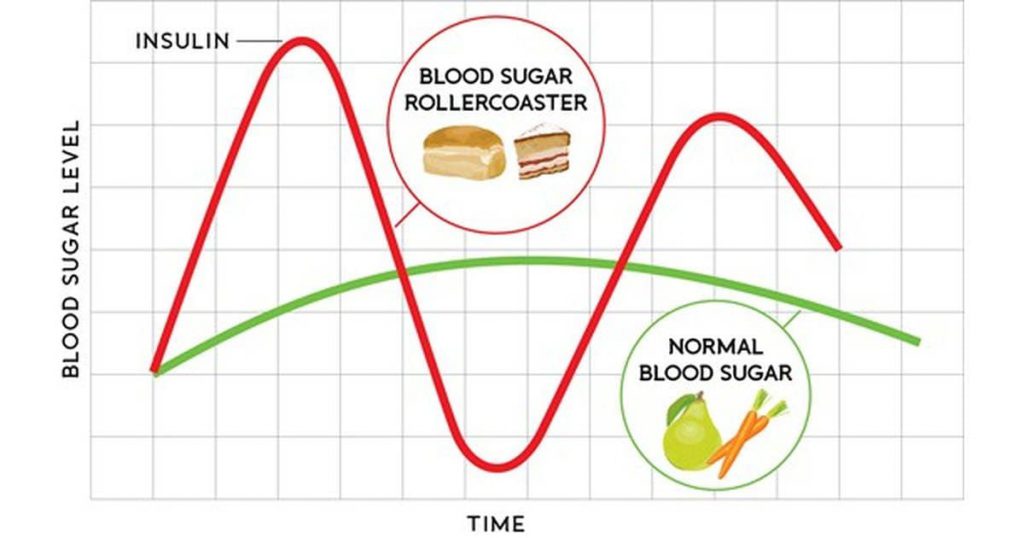
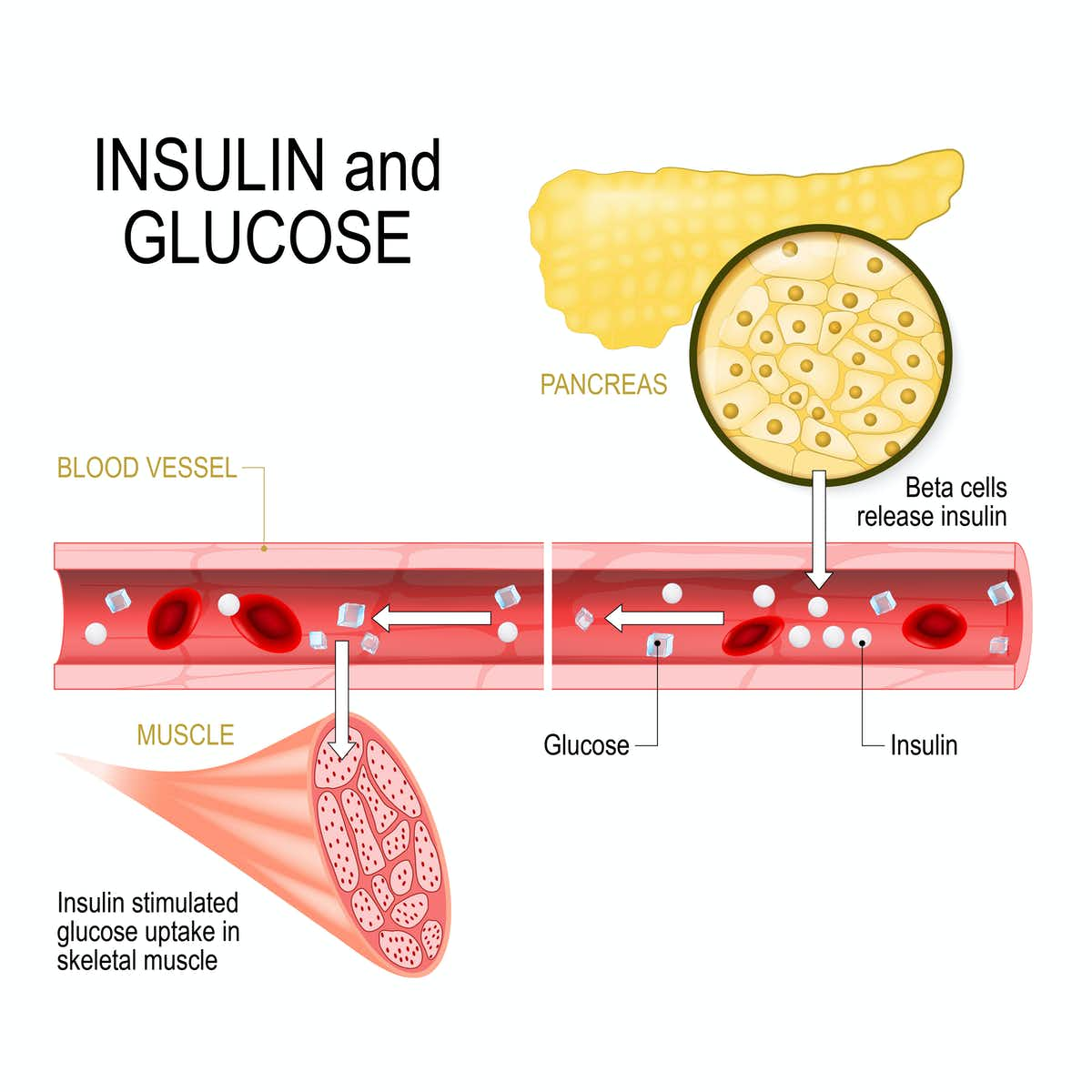
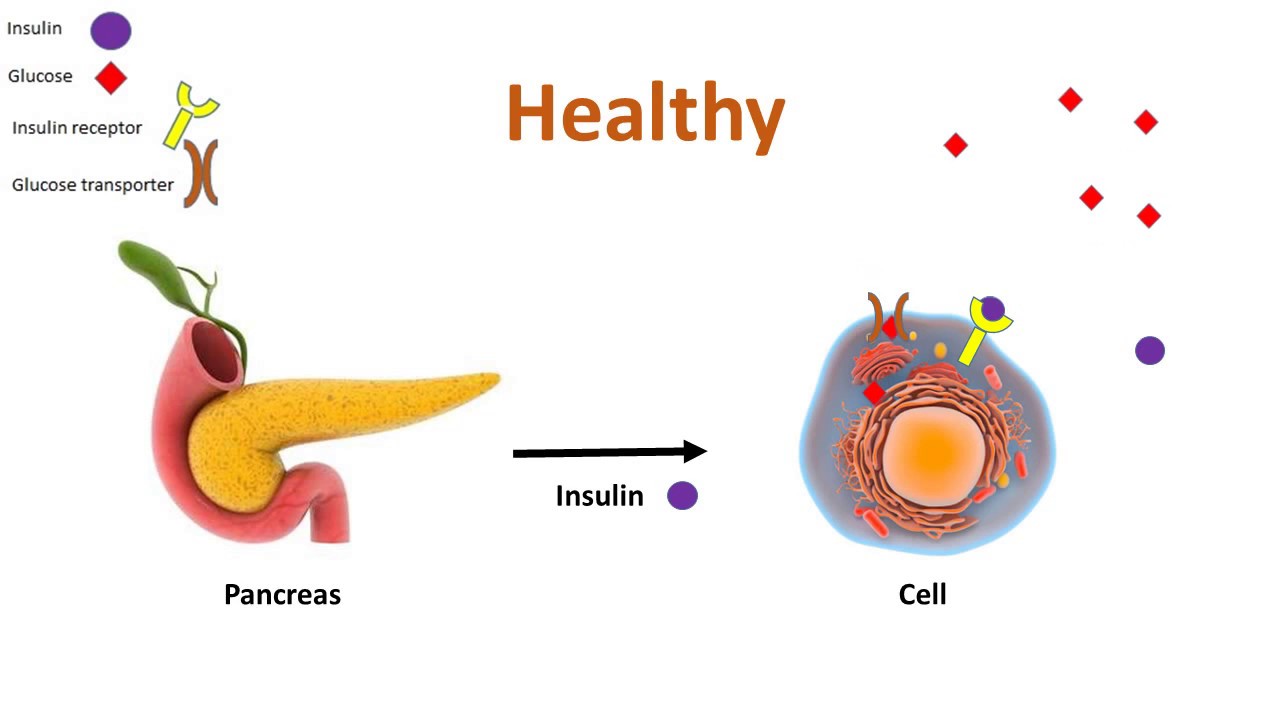
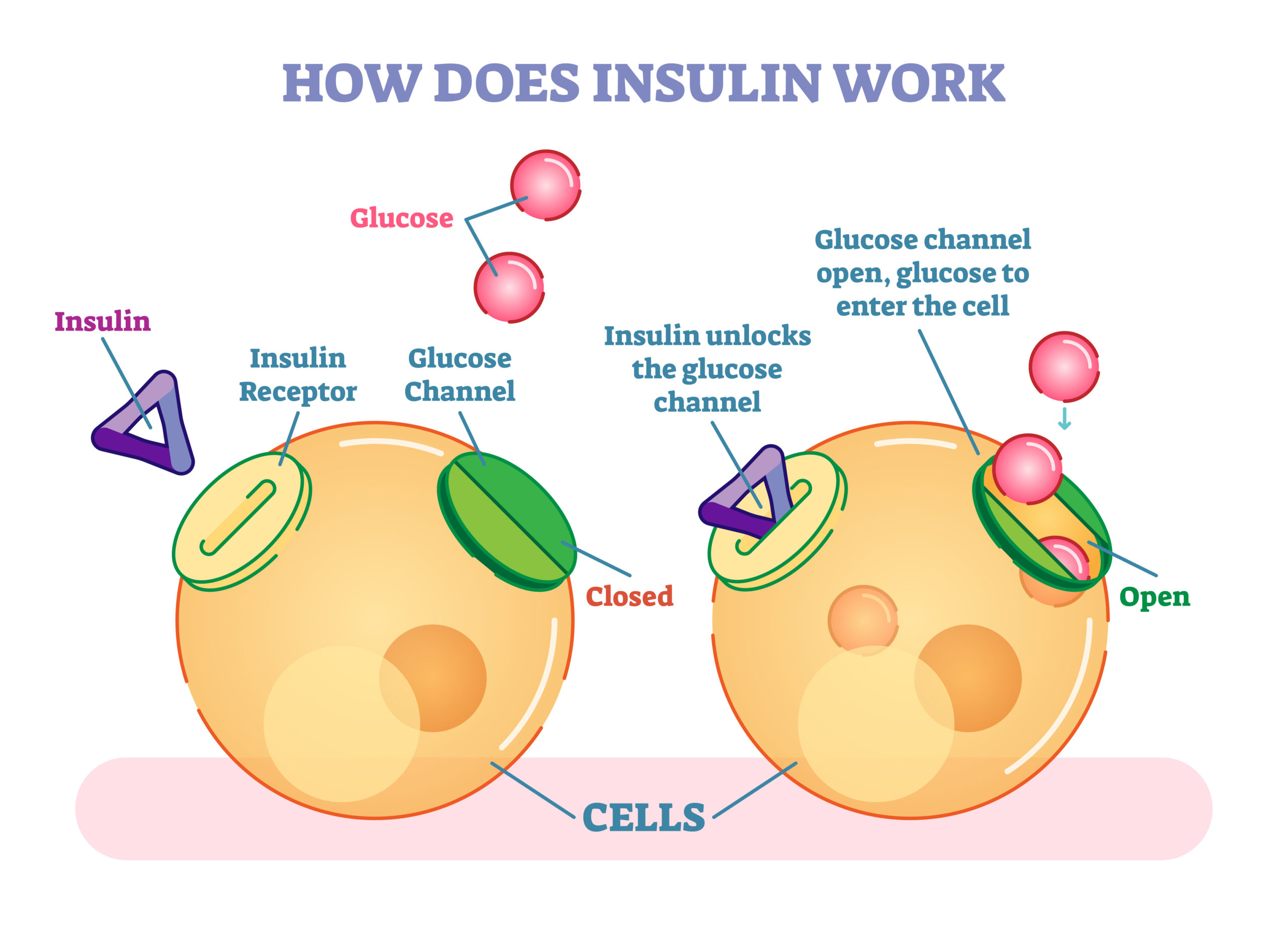
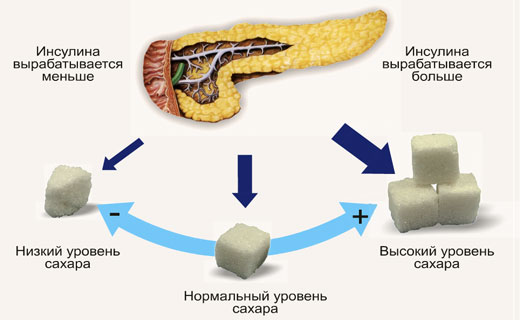
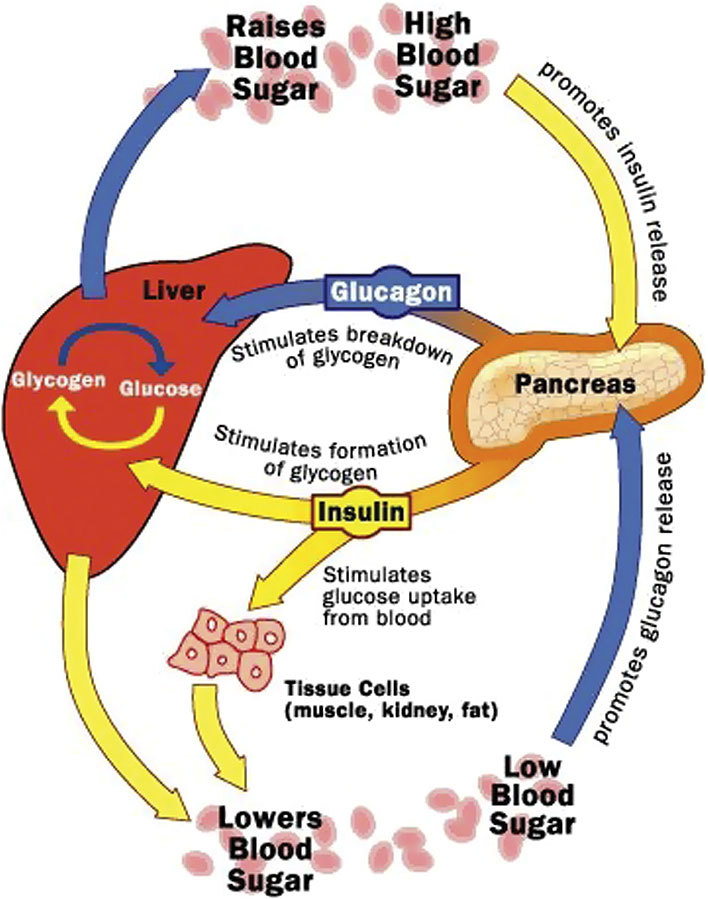
Когда уровень глюкозы в крови высокий, выделяется инсулин и глюкоза сохраняется в мышечном гликогене или гликогене печени — благоприятные условия для набора мышечной массы.
Когда уровень глюкозы в крови низкий, секреция инсулина уменьшается и жир становится основным источником топлива в организме — благоприятные условия для похудения.
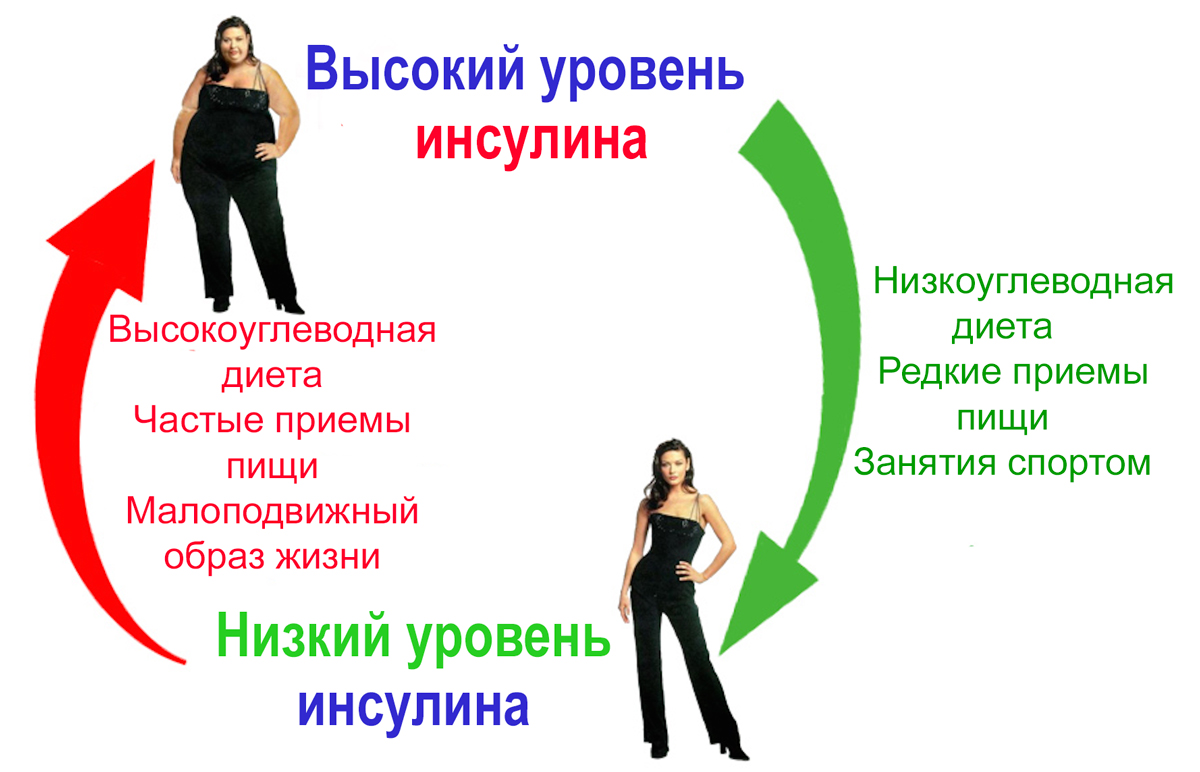
Уровень инсулина — это выключатель, которым можно управлять, переводя в положение «набор мышечной массы» или «снижение жировой массы», когда это необходимо.
Каждый день нужно планировать так, чтобы в нужное время запускать процесс набора мышечной массы, а когда необходимо — сжигания жира.
Хотите набрать массу — стимулируйте выделение инсулина
Это особенно важно во время тренировки, до и после нее
Рекомендуем: Как набрать мышечную массу? Руководство для начинающих
Инсулин не преобразует глюкозу в жир, если он может сначала сохранить её в виде гликогена. Хранилища гликогена опустошаются при физической активности, поэтому приём углеводов во время и после тренировки не приведет к аккумуляции жира в организме.
Сразу после интенсивного силовой тренировки, когда хранилища гликогена в мышцах и печени истощены, принимайте протеин вместе с углеводами. Не обязательно спортивные. Это может быть гейнер, сывороточный протеин с хлебом, белковая пища с кашей.
В остальное время дня ограничивайте количество углеводов в диете для того, чтобы не набирать жировую массу. Хотя небольшие подпитки инсулином еще несколько раз в день могут быть полезны.
Понижаем уровень инсулина и худеем
Какую роль играет инсулин
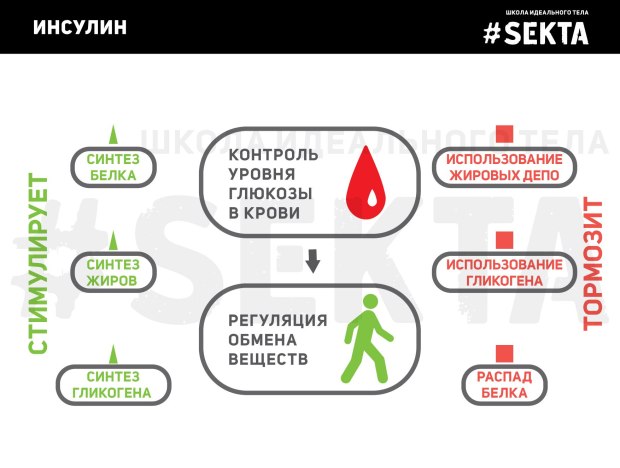
Повышенный уровень инсулина приводит к следующим, довольно противоречивым последствиям:
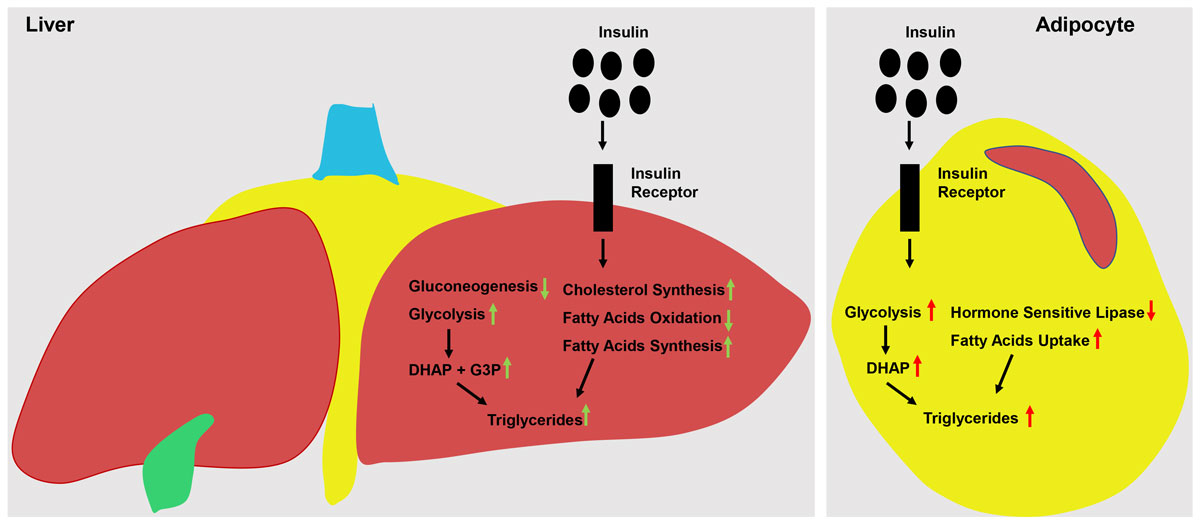
- стимулирует белковый синтез и при этом подавляет расщепление жира;
- предотвращает катаболизм белков, но способствует формированию жировых отложений;
- активирует и одновременно блокирует синтез гликогена;
- подавляет чувство голода.
Проблемы со здоровьем возникают как при низком, так и высоком уровне инсулина. Рассмотрим, какие существуют способы регулировки уровня этого гормона.
Как нормализовать уровень инсулина
Для нормализации уровня гормона необходимо:
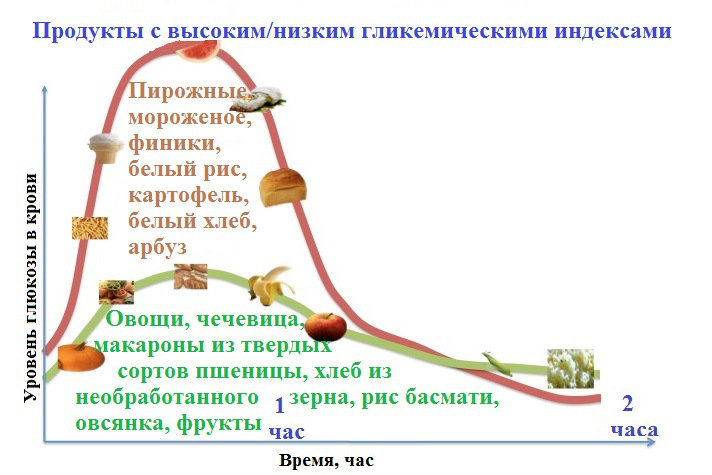
1. Исключить из рациона простые углеводы и продукты с высоким инсулиновым индексом, благодаря чему не будет резких скачков гормона в крови.
2. Увеличивать время между приемами пищи. Лучший вариант это – 4 приема пищи за день небольшими порциями. Чаще употреблять пищу не рекомендуется, поскольку уровень гормона в крови повышается после каждого приема и держится на протяжении одного-двух часов. Также не стоит снижать количество приемов до одного-двух, поскольку в этом случае вы съедите больший объем пищи и соответственно, уровень гормона будет выше.

3. Периодически голодать. Здесь все зависит от личных предпочтений, кому комфортно голодать, а кому постоянно придерживаться дробного питания.
4. Кето диета. Данная схема питания подразумевает отказ от углеводов и потребление продуктов с высоким содержанием белков и полезных жиров. Это будет способствовать повышению чувствительности к инсулину. Но такая диета не всем подходит, основными противопоказаниями являются:
- сахарный диабет первого типа;
- заболевания щитовидной железы;
- высокий уровень холестерина;
- проблемы с печенью;
- нарушения работы желудочно-кишечного тракта.
Стремясь к похудению необходимо помнить, что нормализация уровня инсулина – не единственный фактор, на который стоит обращать внимание
Не менее важно следить за качеством употребляемых продуктов и их калорийностью, а также больше времени уделять физическим нагрузкам, даже просто прогулкам на свежем воздухе. Заботьтесь о своем теле и вскоре вы достигните желаемых результатов, избавившись от лишнего веса раз и навсегда.опубликовано econet.ru
Заботьтесь о своем теле и вскоре вы достигните желаемых результатов, избавившись от лишнего веса раз и навсегда.опубликовано econet.ru.
Подписывайтесь на наш youtube канал!
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! econet
Анализы
Только специальный анализ крови может показать, какой гормон отвечает за похудение в вашем случае (ведь в человеческом организме их более 100, а вам придётся вычислить только один). Направление на него нужно получить у эндокринолога.
Правила сдачи
Анализ крови на гормоны берётся из вены. Чтобы он был максимально точным, необходимо подготовиться к данной процедуре и знать о ней следующие нюансы:
- Кровь сдаётся с утра натощак. С момента последнего приёма пищи должно пройти минимум 8 часов, но лучше — 12.
- Накануне нельзя употреблять алкоголь, табак, кофе, энергетические напитки, заниматься сексом и перегружаться физически.
- Если вы принимаете оральные контрацептивы, а также лекарственные препараты, содержащие гормоны или йод, нужно обязательно предупредить об этом врача, чтобы он учёл их при расшифровке анализа. Они будут влиять на результаты.
- Нужно выспаться, минимизировать любые переживания и эмоциональный стресс. За час до анализа рекомендуется отдохнуть, не думать о проблемах и на момент забора крови пребывать в состоянии душевного покоя.
- Женщины сдают кровь с 5 по 7 дни менструального цикла (1-ый — начало менструации).
- На момент сдачи анализа исключается обострение любых заболеваний.
- Нельзя в этот период голодать.
Обработка может длиться 2 суток, хотя на сегодняшний день разработаны экспресс-исследования, позволяющие узнать результаты в течение нескольких часов.
Расшифровка
Получив результаты анализа на гормоны, не стоит разбираться в его расшифровке самостоятельно — доверьте это дело профессионалу, т. е. эндокринологу. Представленные ниже сведения даны только для сравнения, чтобы вы были спокойны, что у вас на руках — правильный диагноз.

Если какие-то показатели не вписываются в норму, нужно проконсультироваться у эндокринолога, как их понизить или повысить до нужного уровня. Возможно, придётся пройти курс лечения, который в итоге и должен привести к снижению веса.
По расшифровке данного анализа вы также можете понять, что именно не так происходит в вашем организме. Но для этого нужно знать, как гормоны влияют на похудение.
Какие существуют противопоказания к применению лекарственного препарата?
Инсулинотерапия может иметь и ряд противопоказаний. Приём лекарственного средства напрямую зависит от образа жизни пациента и правильности диетического питания.
Если строго соблюдать все рекомендации лечащего врача, можно достигнуть снижения доз вводимого медпрепарата. Кроме того, факторами, которые могут повлиять на наличие противопоказаний, являются количество лет и общее состояние здоровья пациента.
Запрещается проводить инсулинотерапию в следующих случаях:
- развитие гипогликемии при сахарном диабете может вызвать осложнения;
- патологические процессы, протекающие в печени, к ним относятся цирроз и гепатит в острой форме;
- заболевания поджелудочной железы и почек (панкреатит, нефрит, мочекаменная болезнь);
- некоторые болезни желудочно-кишечного тракта (язва желудка или двенадцатиперстной кишки);
- серьёзные патологии сердца.
Если у пациента наблюдаются такие заболевания, как коронарная недостаточность или возникают проблемы с мозговым кровообращением, следует проводить все терапевтические процедуры под наблюдением лечащего врача. Видео в этой статье расскажет о побочных эффектах от приема инсулина.
Разрешенные продукты
Диета при повышенном инсулине в крови предусматривает употребление:
- Нежирного мяса и курицы (без шкуры). Их нужно варить или запекать, не применяя жиров.
- Рыбы диетических сортов (хек, минтай, судак, треска, щука навага). Рыба переваривается намного легче, чем мясо животных и птиц, богата белком и аминокислотами. В судаке больше белка, чем в курятине. Рыба богата фосфором, йодом, магнием, калием, витаминами А, Е, D. В жирных сортах рыбы высокое содержание жирных кислот (омега-3, омега-6). Семга и тунец обладают высокой пищевой ценностью и их также нужно включать в рацион, употребляя в отварном или запеченном виде.
- Ржаного хлеба, цельно зерновых хлебцев, хлебцев с отрубями.
- Круп, количество которых ограничивается при ожирении. Это может быть пшенная, перловая, ячневая, но предпочтение отдается гречневой и овсяной.
- Бобовых — чечевица, бобы, горох, фасоль — источники белка и клетчатки, полезных веществ (минералы, фитоэстрогены, омега-3 жирные кислоты, витамины) и содержат немного жиров.
- Употреблять их можно несколько раз в неделю небольшими порциями. Обед — самое подходящее время для их употребления. Бобовые сочетаются с любыми овощами.
- Первых блюд, которые готовят на овощном или вторичном мясном бульоне. Стоит отдать предпочтение овощным супам или грибному, поскольку они менее калорийные. Картофель в супах допускается в небольшом количестве.
- Овощей с невысоким содержанием углеводов (листовой салат, кабачки, баклажаны, огурцы, тыква, патиссоны, капуста редька, сырая морковь, редис). Овощи и зелень нужно употреблять каждый день в количестве 400-500 г. Сельдерей и морковь богаты каротиноидами. В зеленых овощах (горох, шпинат, брокколи, перец, брюссельская капуста, артишоки, лук-порей, кабачки, капуста пекинская, зеленые бобы, спаржа, сельдерей) и фруктах (киви, зеленые груши, яблоки) содержатся лютеины и индолы, которые обладают «противоокислительными» свойствами. Синие овощи и фрукты содержат антоцианы, которые являются антиоксидантами. Чеснок снижает уровень «плохого» холестерина. Все овощи употребляют в тушеном или сыром виде. Картофель рекомендован в ограниченном количестве.
- Морской капусты — низкокалорийного продукта, источника йода, витаминов и полезной клетчатки, которые необходимы при нарушенном обмене липидов.
- Нежирных кисломолочных продуктов, молока и полужирного творога. Их употребляют в натуральном виде и в составе блюд. Сметана допускается пониженной жирности и только как добавка в блюда, в малых количествах можно употреблять маложирный 30% сыр.
- Несладких ягод в свежем виде, в компотах, желе и муссах. Из фруктов отдается предпочтение цитрусовым и авокадо, который богат манногептулозой, способствующей снижению сахара в крови. Высокое содержание белка, калия, меди и витаминов группы В делает его незаменимым для питания больных с этой патологией. Нейтральный вкус позволяет его добавлять в любые овощные салаты, он хорошо сочетается с оливковым маслом.
- Различных растительных масел в натуральном виде (2 сл. л в день в составе блюд). Особую ценность представляют: кедровое; тыквенное, облепиховое, авокадо, масло грецкого ореха; кукурузное, льняное, оливковое, кунжутное масло, имеющие в своем составе правильное соотношение омега-3 и омега-6 жирных кислот.
- Употребление меда до 2 ч. л. в день.
- Яиц всмятку или омлета, приготовленного на воде.
- Грецких орехов в умеренном количестве, как источника клетчатки и альфа линоленовой кислоты.
- Магний, цинк, кобальт и железо благоприятно влияют на уровень сахара в крови, на кроветворение и предотвращают ожирение печени. Орехи богаты йодом, который необходим при нарушенном обмене липидов. Орехи с фруктами — полезный и удобный перекус.
- Кофе с молоком, зеленого чая, отвара шиповника, овощных и фруктовых соков, травяных чаев.
Меню (Режим питания)
При гиперинсулинемии и ожирении рекомендуется 5-6 разовый прием пищи. Пищу готовят в отварном, тушеном или запеченном виде. Большое значение в питании придается пищевым волокнам — овощи, фрукты, отруби. Рацион составляется по определенным правилам: овощи обладают самым низким ГИ, следовательно, должны превалировать в рационе и употребляться без ограничения. Лучше всего употреблять сезонные овощи и фрукты. Фрукты рекомендуется принимать отдельно, в виде перекуса через 1,5 часа после еды. Употребление их сразу после еды может вызвать нарушение пищеварения и брожение.
Ягоды и фрукты должны восполнять потребность в сладком и полностью вытеснить его из рациона. Вместе с фруктами можно пить травяные чаи, есть мед и орехи. Самыми полезными орехами являются кедровый, грецкий, миндаль, лесной, бразильский, кешью, фисташки. Второй нутриент — белки нежирного мясо, рыбы и молочные белки
Важно устранить привычку принимать пищу на ночь и искоренить прием пищи «на ходу» — сухарики, пирожки, бутерброды, чипсы, бургеры, чебуреки и прочее
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник | |
| Ужин |
|
| На ночь |
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник | |
| Ужин |
|
| На ночь |
| Завтрак |
|
| Второй завтрак | |
| Обед |
|
| Полдник | |
| Ужин |
|
| На ночь |
Виды двигательной активности
У человека существует два основных вида двигательной активности – длительный низкоинтенсивный (ходьба) и короткий высокоинтенсивный (спринт, силовые нагрузки). Для различной активности используются разные вещества, т. е. при ходьбе сжигаются жиры, а при ускорении углеводы.
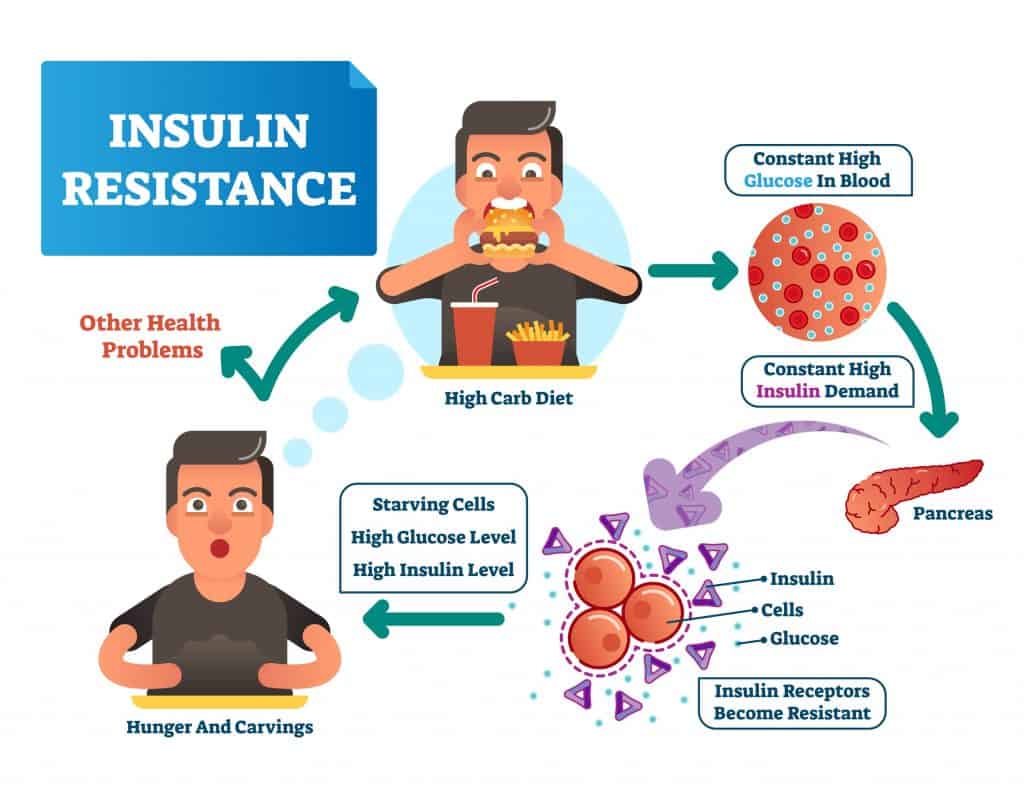
Все многочисленные проблемы начинаются с неправильного использования «топлива», к примеру, в тех ситуациях, когда нужно сжигать жиры вы сжигаете углеводы, а когда надо углеводы, сжигаете жиры. Поэтому два человека после одинаковой нагрузки могут чувствовать себя совершенно по-разному, так как работают на разных веществах.
Важным рычагом, переключающим эти ситуации, является гормон инсулин. Если уровень гормона высокий, то он переключается на углеводы, а если низкий, то на жиры. Изменить такой расклад, при всём вашем желании, вы не сможете ни при каких обстоятельствах.
Переключение с одного источника на другой называется метаболической гибкостью. Когда человек не может переключить жиры на углеводы, возникает состояние, именуемое углеводной жаждой.
Современное питание и образ жизни имеют несколько основных проблем:
- Слишком маленькая длительная низкоинтенсивная активность. К этому виду относятся все типы движения, за исключением, сидения, лежания и употребления пищи.
- Перенасыщенность организма углеводами. На первый взгляд, употребление углеводов кажется совсем незначительным, но дело в том, что большинство из них являются высокоуглеводными (все мучные продукты, крупы и т. д., т. е. там, где присутствует крахмал, углеводы составляют порядка 70-80%).
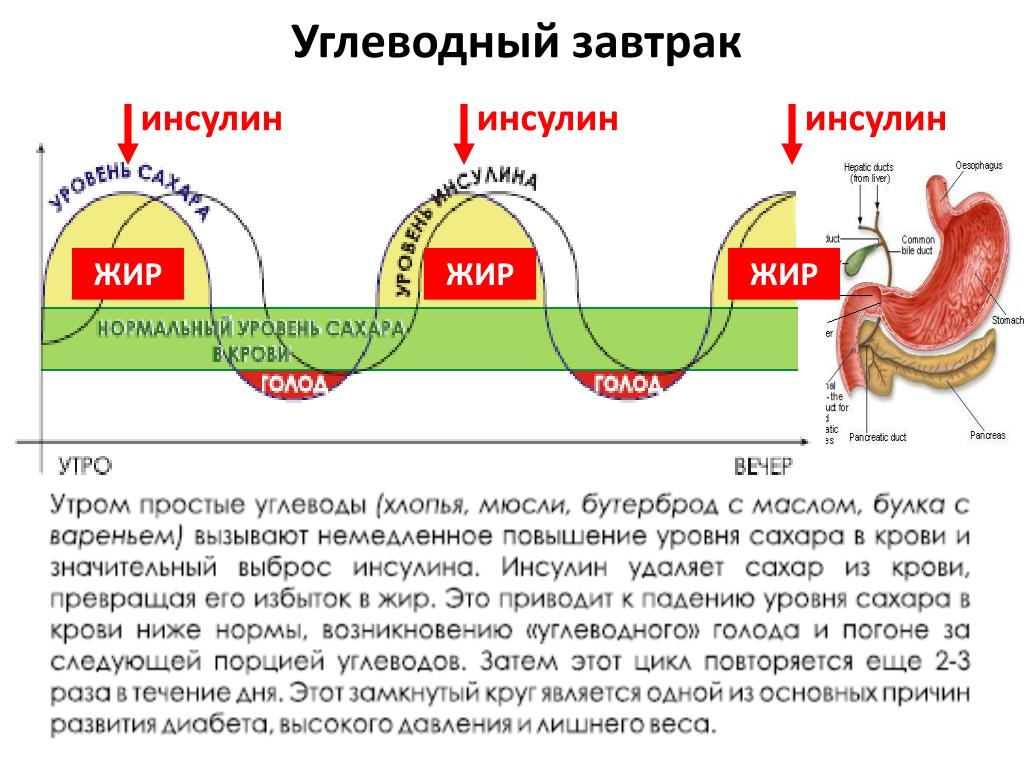
Но жёстко ограничивать себя от употребления углеводов тоже не стоит, потому что нижняя безопасная граница углеводов составляет около 600 калл или приблизительно 150 граммов чистых углеводов.
Если практиковать меньше этой суммы, то возникает эффект обкрадывания. Мозг, конечно, найдёт из чего выработать себе нужное количество углеводов, но стоит немного поднапрячься, как тут же мышцы, почки, печень начнут обкрадывать мозг. Вот такая возникает дилемма, поэтому старайтесь всегда придерживаться «золотой середины».
Роль диеты и физических нагрузок
Нормальные показатели у взрослого варьируются 3.0-25.0 мкЕд.мл, а у детей – 3.0-20.0 мкЕд.мл. При беременности и у пожилых данный уровень повышается до 6.0-27.0 и 6.0-35.0 мкЕд.мл соответственно.
Когда инсулин содержится в крови в слишком большой концентрации, нужно серьезно задуматься. Как утверждают врачи, требуется правильная диета при повышенном инсулине для нормальной выработки этого гормона. Снизить уровень помогут злаковые и бобовые культуры. Кроме того, питание при повышенном инсулине подразумевает следующие простые правила:
- после 18:00 есть не стоит;
- основополагающий рацион должен быть рассчитан на первую половину суток;
- остальное равномерно распределяется на все оставшееся время.
Питаться нужно продуктами с небольшим инсулиновым индексом. Для подсчета данного индекса применяется справочная информация, выдаваемая пациенту, когда проводится первая выписка из больницы. Диета подразумевает следующее:
- Овощи могут быть как отваренные, так и свежие. Они должны оказывать понижающее воздействие на гормональный фон и выработку гормона. В особенности это относится к листовому сорту: салату, броколли, шпинату и брюссельской капусте.
- Цельные злаковые культуры, семечки и орехи.
- Творог и обезжиренная молочная продукция.
- Птичье мясо.
К блюдам, которые идеально подходят диабетикам и людям с резистентностью тканей к инсулину, относятся овощи, приготовленные на пару, отварное или запеченное нежирное мясо, вареная рыба, несладкие фрукты, морепродукты, грибы и кисломолочные напитки с минимальным процентом жирности. Выбирая способы приготовления блюд, лучше всего отдавать предпочтение варке и тушению, запеканию и приготовлению на пару. Иногда можно позволить себе и пищу, приготовленную на гриле (но без добавления масла и острых приправ).
Для понижения инсулина нужно полностью отказаться от употребления такой пищи:
- полуфабрикаты;
- сдоба;
- конфеты,
- мучные изделия,
- шоколад;
- хлеб из муки высших сортов.
Колбасные изделия, копчености и сосиски также попадают под запрет. Из фруктов нужно ограничивать виноград, арбуз и дыню, потому что они имеют высокий гликемический индекс и могут спровоцировать резкий подъем инсулина в крови. Также лучше не налегать на картофель, так как он содержит много крахмала и имеет относительно высокую калорийность, поэтому может препятствовать похудению.

Рациональное питание – ключевой фактор при лечении инсулинорезистентности
Важно не забывать и о спортивных нагрузках, которые помогают нормализовать массу тела и привести уровень сахара в крови в допустимые рамки. Изнурительные занятия противопоказаны диабетикам и пациентам с повышенным инсулином, так как они могут, наоборот, ухудшить ситуацию и стать причиной гипогликемии (нездорового снижения концентрации глюкозы в кровеносном русле)
Легкая гимнастика, спокойное плаванье и ходьба – это лучшие виды физических упражнений для пациентов с эндокринными нарушениями. Они не только помогают сбросить лишний вес и укрепить мышцы, но и благотворно влияют на состояние сердца и кровеносных сосудов, которые всегда страдают от сахарного диабета.
Как стимулировать выработку глюкагона, чтобы сжигать жир?
Чтобы стимулировать выработку глюкагона, необходимо включить в рацион продукты с низким гликемическим индексом и сократить количество легкоусвояемых углеводов, увеличить продукты с содержанием белка. Аминокислоты, входящие в состав белка стимулируют секрецию глюкагона, и способствует выбросу дополнительной глюкозы в кровь.
Поскольку основными источниками энергии для организма
являются глюкоза и жир, и когда в организм углеводы не поступают извне,
источником энергии является жир. Если в вашем организме есть лишний жир, то он
будет расходоваться на получение энергии. Если жировых запасов нет, необходимо
обеспечить поставку с продуктами питания, для восполнения необходимого количества
энергии.
Белковые продукты обеспечивают сытость на длительное время,
что снижает общую суточную калорийность.
Если вы хотите снизить избыточный вес, то стоит включить в рацион эти белковые продукты:
- Морепродукты и рыба;
- Нежирное мясо, птица;
- Молоко и не жирные кисломолочные продукты;
- Яйца.
Сегодня мы попытались разобраться в тонкостях сложного
биохимического процесса и изложили это простым языком, чтобы был понятен
механизм работы гормонов и влияния их на накопления и сжигания жира в
организме, но суть безопасного похудения – это сбалансированное питание.
План безопасного снижения веса прост, употребляйте умеренное количество белка, особенно на ужин, медленно усвояемые углеводы с низким гликемическим индексом, высоким содержанием клетчатки, свежие овощи и здоровые жиры.
Если вы страдаете от избыточного веса и хотите похудеть без вреда для здоровья вам необходимо сбалансировать рацион, чтобы гормоны работали в режиме сжигания жира. Когда вы начнете питаться таким образом, то сможете насыщаться меньшим объемом пищи, а желание съесть что-вредное постепенно пропадет.
Применение показателей на практике
Важный совет людям, страдающим сахарным диабетом: при составлении индивидуального меню изначально нужно опираться на показатели гликемического индекса, а только потом подстраивать продукты друг под друга, учитывая инсулиновый отклик организма на их употребление.
Полное пренебрежение ИИ недопустимо, поскольку продукты с высокими цифрами значительно истощают поджелудочную железу, провоцируя накапливать шар липидов, а не использовать уже имеющийся резерв.
Принципы совмещения продуктов по их инсулиновому индексу:
- Белковые продукты (мясо и рыба, творог, орехи и грибы) не должны совмещаться с крахмалами (крупы, картофель, горох и хлеб) и быстрыми углеводами. Хорошо сочетаются с жирами (сливочный и растительный) и овощами.
- Крахмалы не совмещаются с быстрыми углеводами (мед, фрукты, варенье, шоколад). Хорошо сочетаются с жирами.
- Быстрые углеводы не совмещаются с белками, крахмалами и овощами. Хорошо сочетаются с жирами.
- Овощи не сочетаются с быстрыми углеводами. Хороши в соединении с белками и жирами.
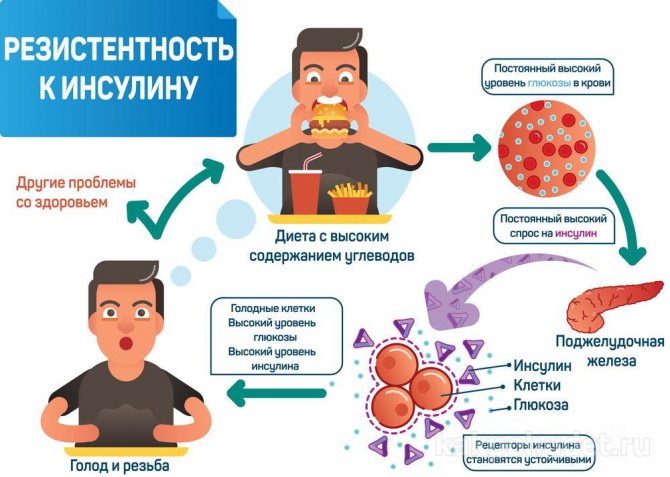
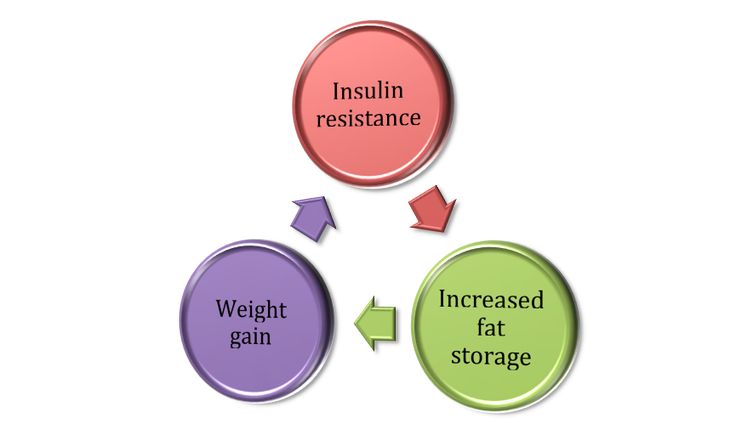
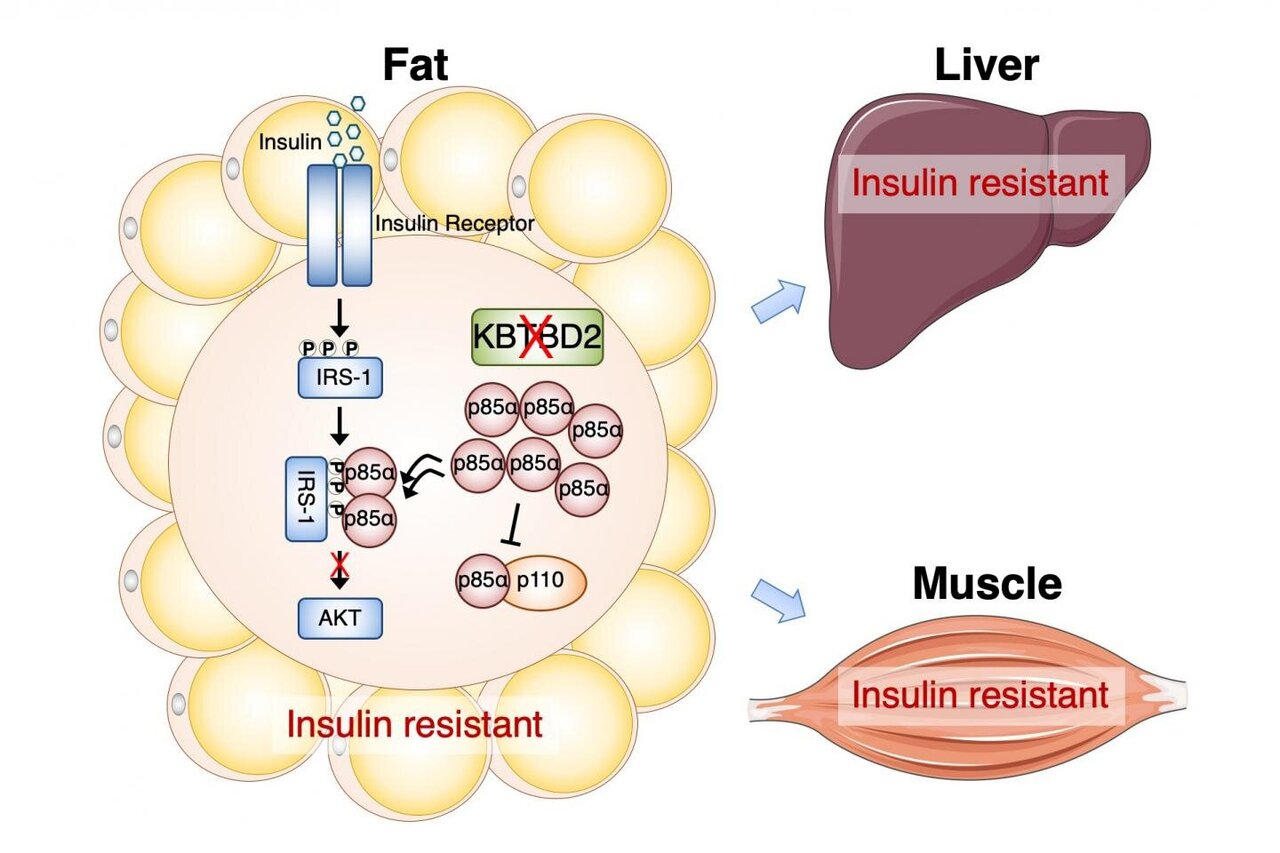
Инсулинорезистентность
Что можно сделать с инсулинорезистентностью

1. Больше движения — будь то подъем по лестнице или езда на велосипеде. Это не обязательно соревновательный спорт, важны регулярные занятия мышцами. Силовые тренировки также очень важны. Это наращивает мышечную массу, что приводит к постоянному сжиганию жира.

2. Потребляйте меньше сахара — потребляйте как можно меньше сахара, особенно избегайте сладких напитков. Ксилит, эритрит или стевия могут быть альтернативами сахару.

3. Ешьте здоровую пищу — в основном потребляйте цельные, необработанные продукты и много свежих овощей. Ешьте горсть орехов и жирную рыбу регулярно.
4
Обратите внимание на здоровье кишечника — большое количество клетчатки и ферментированных продуктов должно быть частью ежедневного рациона. Бактерии, содержащиеся в йогурте, способствуют хорошей кишечной флоре
Избегайте искусственных подсластителей, они могут способствовать развитию воспалительных бактерий.

5. Потребляйте больше омега-3 жирных кислот — потребление не менее 2 г омега-3 жирных кислот в день может снизить резистентность к инсулину. Вы так можете снизить уровень триглицеридов в крови, которые часто бывают высокими у инсулинорезистентных людей. 2 г омега-3 жирных кислот можно найти, например, в 100 г сельди, 250 г лосося или 300 г скумбрии.

6. Делайте перерывы — между основными приемами пищи должен быть перерыв не менее 4. Так же было доказано, что прерывистое голодание улучшает чувствительность к инсулину.
7. Спите спокойно — старайтесь спать хорошо и достаточно. Есть некоторые доказательства того, что плохой сон вызывает резистентность к инсулину.
8. Снимайте стресс. Кортизол, гормон, который мы выделяем при стрессе, также снижает эффект инсулина. Уменьшите стрессовые факторы. Отдыхайте.
Инсулин — единственный гормон, способный снизить уровень сахара в крови!
Потребность в углеводах
Углеводы должны составлять большую часть пищи человека, потому что они являются основными поставщиками энергии.

Насколько высока индивидуальная потребность в энергии, зависит от различных факторов
- Базальная скорость метаболизма
- физические нагрузки на отдыхе и работе
- физиологические компоненты (например, беременность, лактация, фазы роста)
- термогенез, то есть когда тепло вырабатывается метаболической активностью (например, после еды)
Однако из-за множества и широко варьируемых компонентов, упомянутых выше, не может быть определена числовая средняя потребность в углеводах. По этой причине эталонные значения служат лишь руководством.
Рекомендуется здоровым взрослым потреблять не менее 50% своего ежедневного потребления энергии в форме углеводов.
Это относится к значению PAL (уровень физической активности), равному 1,4 (преимущественно сидячий) = около 230 г в день для женщин и 300 г для мужчин. Активным спортсменам может потребоваться немного больше в зависимости от их массы тела и уровня активности.
Сложным углеводам, содержащимся в злаках, зерновых продуктах (в идеале: цельные зерна), овощах, фруктах, бобовых и картофеле, следует отдавать предпочтение, потому что их клетчатка насыщает в течение длительного времени, а также содержат витамины, минералы и вторичные растительные вещества.
230 граммов углеводов = 100 грамм овсянки с семенами чиа и йогуртом / 2 ломтика цельнозернового хлеба с семечками и 50 г миндального масла / 100 г коричневого риса с 100 г зеленого горошка и небольшим стаканом солодового пива
Сколько углеводов в день: что произойдет, если вы передозируете?
Если в течение длительного времени поглощается больше углеводов, чем организм может утилизировать или хранить в виде гликогена в мышцах и печени, они превращаются в жир. В долгосрочной перспективе значительно увеличенное потребление углеводов может привести к диабету.
Сколько углеводов в день: что происходит при недостатке углеводов?
Уменьшение доли углеводов в ежедневном рационе обычно неизбежно увеличивает количество жира и белка, что увеличивает риск, среди прочего, гипертонии, ишемической болезни сердца — и при это возрастает риск возникновения заболеваний почек.
Препараты

Какие гормональные таблетки будут способствовать вашему похудению, целиком и полностью зависит от показателей анализа крови. Здесь приводятся названия наиболее востребованных и эффективных препаратов, которые могут быть назначены вашим врачом.
ХГЧ
В последнее время очень популярными стали инъекции хорионического гонадотропина человека, которые якобы сжигают жировые прослойки и при этом сохраняют мышечную ткань в полном объёме. Однако подтверждающих данный факт исследований не проводилось. Поэтому подобная гормональная терапия с целью снижения веса постоянно подвергается критике. А многочисленные отрицательные отзывы говорят о её неэффективности.
Инъекция вводится в область живота. Дозировка определяется эндокринологом по результатам анализа крови.
Данный метод похудения категорически запрещается при наличии следующих противопоказаний:
- воспаление надпочечников;
- индивидуальная непереносимость;
- климакс;
- лактация;
- непроходимость маточных труб;
- онкология яичников;
- тромбофлебит.
Нередко на фоне введения инъекций с гормоном ХГЧ возникают такие побочные эффекты, как поликистоз, асцит, тромбоэмболия, угревая сыпь по всему телу. Так что данный метод похудения является сомнительным и даже опасным для здоровья. Хотя бодибилдеры его очень хвалят, так как он позволяет им быстро восстанавливать либидо и репродуктивные функции после приёма анаболиков и тяжёлых физических нагрузок.
Эстрогены
Эстроген содержащие гормональные препараты не применяются с целью похудения. Причина — они блокируют самостоятельный синтез эстрогенов организмом. Единственное исключение, когда врач может их прописать, — удаление яичников. Понижают гормон «Тамоксифен» и «Прогестерон».
Эстрадиол
При недостатке гормона женщинам назначается его синтетический аналог, содержащий 17-бета-эстрадиол. Он выпускается в разных формах под одним и тем же названием. Это различные таблетки, мази, масляные растворы, спреи.
Прогестерон
Чтобы понизить содержание прогестерона, для похудения могут быть назначены такие препараты, как:
- Кломифен;
- Вальпроевая кислота;
- Тамоксифен;
- синтетические аналоги.
Низкий уровень этого гормона восстанавливается заместительной гормональной терапией с применением кремов, капсул, суппозиториев, инъекций.
Тестостерон
Чтобы нормализовать количество тестостерона, назначаются андрогенные препараты.
Для мужчин:
- Небидо;
- Андрогель;
- Андриол;
- Сустанон 250;
Для мужчин и женщин:
- Тестостерона пропионат;
- Омнадрен.
Они выпускаются в самых разных формах: вводятся в виде инъекций внутримышечно или подкожно, применяются орально, есть даже трансдермальные пластыри.
Адреналин
Для похудения назначается инъекционный раствор адреналина. Дозировку определяет врач с учётом состояния сердца. Вводится он по утрам. Препараты меняются ежедневно во избежание зависимости.
Рекомендуемые средства:
- Адреналин;
- Йохимбин;
- Кленбутерол;
- Кофеин;
- Сиднокарб;
- Эфедрин.
На протяжении всего курса похудения требуется постоянный контроль врачей — эндокринолога и кардиолога.
Кортизол
Медикаментозно кортизол для похудения не снижается. Такие препараты есть, но они назначаются только перед хирургическими вмешательствами.
Инсулин
В медицине существует немало препаратов, способных понижать и повышать этот гормон. Однако все они используются преимущественно для лечения сахарного диабета. В качестве средств для похудения их применять опасно и поэтому категорически запрещается.
Глюкагон
Медикаментозный препарат синтетического глюкагона, применяемый для похудения, — глюкагоноподобный пептид. Он нормализует уровень глюкозы и снижает аппетит.
Лептин и грелин
Синтетический лептин в гормонотерапии отсутствует. Медицинских препаратов для снижения уровня гормона голода пока нет, хотя известно, что разработки вакцины активно ведутся.
Щитовидная железа
- Тироксин;
- Эутирокс;
- Левотироксин.
Гормон роста
Применяемые препараты:
- Джинтропин уменьшает жировые прослойки;
- Ансомон — аналог Джинтропина;
- Хайгетропин полезен для сушки тела;
- Неотропин создаёт рельефные мышцы;
- Кигтропин избавляет от подкожного жира;
- Аргинин, Орнитин — аминокислоты.
Все эти гормональные средства приведены здесь только для ознакомления. Их самостоятельное применение в качестве препаратов для похудения запрещено.
Острый простатит
Современная медицина выделяет такие виды простатита у мужчин, как острый и хронический. Непосредственной причиной острого простатита является бактериальная микрофлора. Попадая из очага инфекции в простату, бактерии способствуют возникновению воспалительного процесса. Значительно ускоряют процесс предрасполагающие факторы: гормональные нарушения, застойные явления в органах малого таза.

Острым простатитом называют острое воспаление предстательной железы, вызванное проникновением инфекции
Медицинская классификация выделяет три формы простатита:
- катаральную. Отмечается воспаление отдельных протоков простаты;
- фолликулярную. Распространение патологического процесса на доли предстательной железы;
- паренхиматозную. Отсутствие лечения на начальных, легких стадиях приводит к распространению воспаления на обе доли железистого органа, вовлечению соединительной ткани. Абсцесс – наиболее тяжелая форма.
Диагностика острого простатита включает сбор анамнеза, ректальный пальцевой осмотр (пальпация), лабораторные анализы (кровь, моча).
По итогам проведения диагностики назначается комплексное лечение, включающее медикаментозную терапию (обязательно прием антибиотиков), соблюдение строгой диеты, отказ от курения, употребления алкогольных напитков.