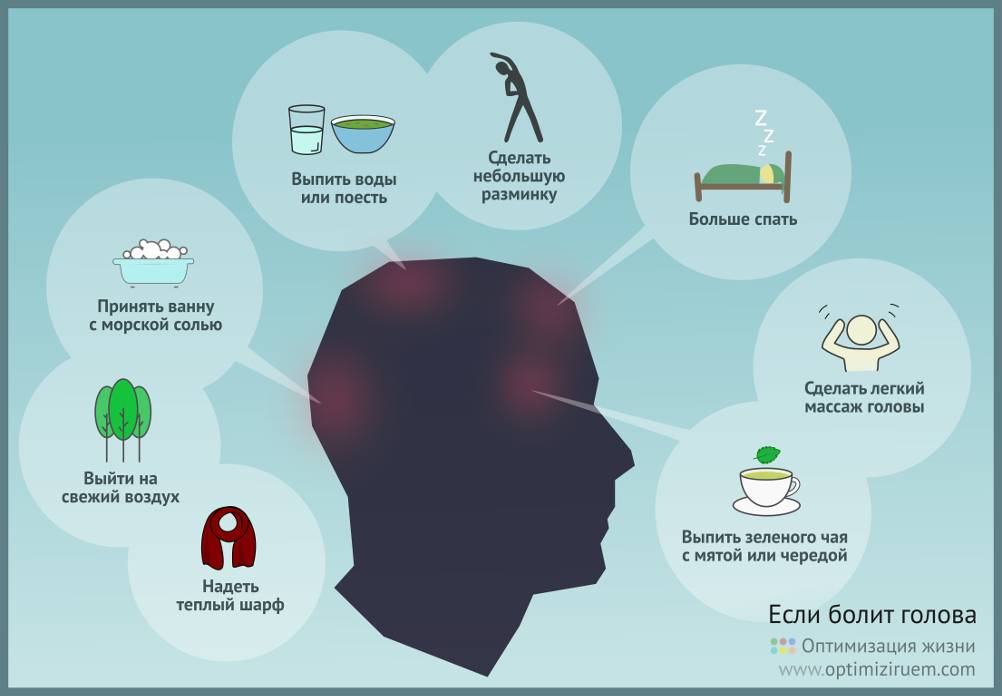
Лимфоузлы у детей
Наиболее часто такой процесс наблюдается у детей. Как только малыш начинает посещать садик, начинаются частые простуды, начинают расти лимфоузлы на шее. Если ребенок сидит дома, не болеет, лимфоузлы в норме. Обычно, здоровый узел размерами от 2 до 5 мм, подвижный, без изменений кожного покрова.
Лимфоузлы, которые можно прощупать расположены поверхностно и легко доступны осмотру. У детей родители часто обнаруживают такие увеличения без помощи врача. Чаще они видны на шеи и голове. Множество групп лимфоузлов имеют названия подчелюстных, шейных, затылочных, околоушных. Обнаружение крупных узлов, кроме как подмышечных и паховых не наблюдается.
Узлы находятся рядом с крупными кровеносными сосудами и основными органами. Бывают разной формы (круглой и овальной). Малышам до 3 лет свойственно увеличение узлов, так как они тянут в рот, все, что видят.
Лимфатическая система детского организма остро реагирует на все изменения, но причин для воспаления не так уж много. Возбудителем такого процесса у ребенка обычно становится попадание инфекции и патогенных микроорганизмов.
В редких случаях воспаление вызывают злокачественные новообразования. И при раковых опухолях, и при попадании инфекции лимфатические узлы у ребенка выступают фильтром, они не дают инфицированным и пораженным раком клеткам распространятся по всему организму.
При облучении и операции на опухоли раковые клетки удаляют вместе с пораженными лимфоузлами. Таким образом, снижают риск возникновения рецидива и повторного образования опухоли. В лимфатических узлах сохраняются онкоклетки, которые после лечения начинают атаковать организм вновь.
Что касается патогенных микроорганизмов, они, попадая в кровоток, разносятся по всему телу и задерживаются в первую очередь в так называемых фильтрах, поэтому воспаление начинается с них.
Безопасные причины увеличения лимфоузлов:
- респираторные заболевания;
- воспаления пазух носа, горла;
- отиты;
- серьезные инфекции (корь, ветрянка, мононуклеоз);
- кожные заболевания (различные дерматиты);
- проблемы с зубами (кариес, пульпит).
Рекомендуем видео:
Сколько заживают различные травмы
Заживление зависит от возраста. Для молодых людей требуется короткое время. Если человек пожилой, может пройти много месяцев, прежде чем воспалительные процессы стихнут.
Выделяют другие факторы, влияющие на заживление после травмы:
- функция иммунной системы;
- наличие дополнительных заболеваний, замедляющих процесс (сахарный диабет, атеросклероз);
- употребление разных лекарств;
- степень поражения участков тела (маленькие травмы заживают быстро, обширные – до нескольких месяцев).
Если произошел небольшой ушиб, растяжение, потребуется 7-10 дней, чтобы ткань полностью восстановились. При трещинах, закрытых переломах нужно от 1 недели до 3 месяцев. Если перелом открытый, сопровождается осложнениями, может потребоваться более 3 месяцев.

Как лечить воспаление лимфоузлов
Нередко, когда лимфоузлы не справляются с нагрузкой, плохо вылеченная инфекция приводит к осложнениям. Одной из патологий является лимфаденит или воспаление узла. Первичным очагом могут стать:
- гнойные раны;
- фурункул;
- флегмона;
- кариес.
Удивительно, но иногда, игра с домашними питомцами может привести к лимфадениту, называемая по-простому «болезнь кошачьих царапин».
Чтобы подавить рост бактерий, врачу приходится прописать лечение антибиотиками, обезболивающими препаратами, противовоспалительными средствами, провести УВЧ-терапию.
При первых признаках воспаления важно вовремя обратиться за помощью, чтобы не допустить развитие гнойного абсцесса и не прибегать к радикальным методам лечения. Если лечение началось поздно, определить, что лимфаденит перешел в острую стадию, можно по следующим признакам:
Если лечение началось поздно, определить, что лимфаденит перешел в острую стадию, можно по следующим признакам:
- появление сильного отека с гнойным образованием;
- покраснение кожи;
- температуры;
- общего недомогания.

Хирургическое лечение построено на вскрытии гнойной раны, дренирование абсцесса, с последующей санацией очага воспаления. Назначают строгий постельный режим, антибактериальную и дезинтоксикационную терапию, иммуностимулирующие, общеукрепляющие препараты.
Терапия во время ремиссии
Когда причины патологии установлены, и шея больше не болит, врачи начинают основное лечение, которые также можно назвать и профилактическим.
Но не все пациенты доходят до этого этапа – многие прекращают посещать специалистов сразу же после того, как боль в шее отступила.
Делать этого нельзя, ибо дискомфорт непременно вернется через некоторое время.
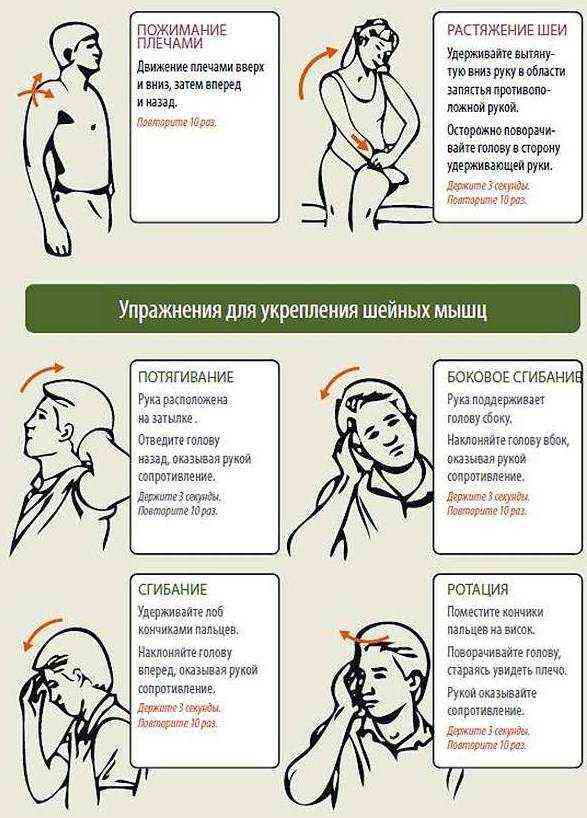
Медики выделяют несколько основных методик немедикаментозной терапии, которые проявили себя с лучшей стороны. Они таковы:
- Выполнение лечебной гимнастики.
- Прохождение курса точечного китайского массажа.
- Самомассаж.
- Мануальное воздействие на позвоночник.
- Иглотерапия.
- Процедуры физиотерапии.
- Процесс вытяжения позвоночника.
- Установка специальных ортопедических конструкций поддерживающего типа.
- Использование средств народной медицины.
- Отдых в санаториях.
Сюда относят Химават, ХИЛТ-терапию, Лазеротерапию mls, Электрофорез и Ионосон.
Благодаря проведению комплексной терапии, есть возможность устранить и симптомы, и причины появления патологии. Кроме того, новейшая методика позволяет успешно вылечить и основное заболевание.
У пациента становятся крепче мышцы шеи, улучшается кровоснабжение позвонка, налаживается подвижность в шее. Человек может предотвратить ухудшение ситуации и обострение болезненных ощущений.
Как избавиться от боли в шее
Когда выставлен диагноз, все, что требуется от пациента — это неукоснительно выполнять назначения врача. Если специалист настаивает на использовании бандажей и прочих фиксирующих устройств, значит это действительно необходимо. Нельзя брать на вооружение рекомендации, данные врачом иному лицу, так как даже очень схожие симптомы могут свидетельствовать о разных болезнях, и аналогия в таких вопросах недопустима.
Как правило терапия состоит из трех направлений:
- медикаментозное воздействие, а именно прием нестероидных противовоспалительных препаратов, специальных обезболивающих и витаминно-минеральных добавок, использование разогревающих мазей;
- физиотерапевтические процедуры, включающие массаж, светолечение и парафинотерапию;
- лечебная физкультура, которую назначают только после исчезновения острой боли.
Отличные результаты дает применение импульсных аппаратов, гирудотерапия, иглоукалывание и посещение кабинета мануальной терапии. Однако дополнять лист назначений самостоятельно не стоит, так как легко усугубить ситуацию. Любые манипуляции с лечением позвоночника и суставов следует проводить только после консультации с врачом. Помимо терапевтических методов существует масса способов, как на некоторое время справиться с болью, что позволяет лучше засыпать, лечиться, не отрываясь от работы и вести более полноценный образ жизни.
Так, болевой синдром, за исключением травм и растяжений, эффективно снимают горячие ванны и спиртовые компрессы. Необходимо приобрести для сна ортопедическую подушку, которая будет фиксировать голову так, чтобы снимать нагрузку с шеи и плеч. Имеет смысл использовать для работы удобное кресло с подголовником, а также время от времени совершать короткие прогулки, что улучшит кровоток и отвлечет от дискомфорта.
Задумываясь, к какому врачу идти, если болит шея, медлить не стоит, так как любую болезнь легче остановить на ранней стадии. Кроме того, своевременное лечение — единственный способ не допустить перехода острой формы недуга в хроническую
Для того чтобы предупредить болезни шейного отдела позвоночника, важно соблюдать простые профилактические меры, а именно — полноценно питаться и регулярно делать гимнастику.
Основные причины боли в шее
Боли в области шеи могут появляться изредка или беспокоить человека ежедневно. Периодические цервикалгии, возникающие раз в несколько месяцев, чаще всего неопасны и не говорят о какой-либо патологии. Они быстро проходят после полноценного отдыха или применения обезболивающей мази.
А вот постоянная ноющая или внезапная сильная боль в шее должна вызывать у человека серьезные опасения.
Таблица 1. Основные причины
|
Причина |
Механизм развития болевого синдрома |
Характерные признаки патологии |
| Тяжелая работа или тренировка в спортзале | Образование большого количества молочной кислоты в мышцах. Именно это вещество и вызывает болезненные ощущения | Боли возникают на следующее утро после интенсивной физической нагрузки. Неприятные ощущения усиливаются при движениях руками, поворотах головы. Проходит через несколько дней |
| Переохлаждение | Развитие невралгии – боли в области иннервации затылочных нервов | Обычно у человека болит под ухом на шее и в затылке. В большинстве случаев невралгия затылочного нерва имеет одностороннюю локализацию: болезненные ощущения появляются лишь с одной стороны |
| Психосоматика | Образование мышечных блоков – спастических сокращений мышц шеи и плечевого пояса | У человека болит шея без видимой на то причины. При полноценном обследовании врачам не удается обнаружить признаков поражения позвоночника или заболеваний внутренних органов |
| Патологическая биомеханика плечевого пояса | Нарушение нормального функционирования мышц пояса верхней конечности. Перенапряжение и спазм трапециевидной мышцы | Легкое нарушение подвижности в плечах и шейном отделе позвоночника. Ноющие боли, которые усиливаются после длительного сидения в одной и той же позе или выполнения физической работы |
| Шейный остеохондроз | Появление патологических изменений в одном или нескольких позвоночно-двигательных сегментах. Нарушение подвижности позвоночника, развитие миофасциальных болевых синдромов и защемление спинномозговых корешков | Боли, парестезии и двигательные нарушения в шейной области, которые распространяются на затылок и верхние конечностиОбнаружение характерных изменений позвоночника на МРТ и рентгенограммах (остеофиты, уменьшение расстояния между позвонками, признаки поражения межпозвоночных суставов) |
| Шейно-плечевой радикулит | Развитие воспалительного процесса в нервах, формирующих плечевое сплетение | Односторонняя острая боль, которая иррадиирует в верхнюю конечность. Больной жалуется на чувство жжения и онемения в руках и затылке. Неприятные симптомы возникают после переохлаждения или тяжелой физической работы |
| Острый тиреоидит | Формирование воспалительных или гнойных очагов в щитовидной железе с последующим развитием болевого синдрома | Резкая боль и припухлость в области щитовидки. При пальпации можно нащупать увеличенную, болезненную, узловатую щитовидную железу |
| Простудные и инфекционные заболевания | Воспаление слизистой оболочки глотки, гортани, трахеи вследствие вдыхания холодного воздуха или под действием инфекционных факторов | Появление болей и першения в горле, головная боль, насморк, повышение температуры тела. Общая слабость, апатия, снижение трудоспособности |
| Ожоги глотки или пищевода | Воздействие на слизистую химических веществ, высоких или низких температур с дальнейшим развитием воспалительного процесса | Сильные боли по ходу пищевода, которые усиливаются при глотании |
| Головные боли напряжения | Постоянное перенапряжение мышц плечевого пояса, частые стрессы, депрессия | Ноющие диффузные боли в голове, иррадиирующие в шейную область |
| Субарахноидальное кровоизлияние | Раздражение оболочек головного мозга излившейся в субарахноидальное пространство кровью | Резкая боль в затылке, напоминающая удар по голове |
| Рассеянный склероз | Поражение миелиновых волокон головного и спинного мозга с дальнейшим развитием неврологической симптоматики | Внезапная боль в шее, иррадиирующая в позвоночник. Сам больной описывает свои ощущения, как «удар током» |
| Опухоли позвоночника, легких, органов шеи | Сдавление тканей, нервов или органов злокачественным новообразованием | Ноющие боли, которые сохраняются на протяжении долгого времени. При опухолях глотки или пищевода человек испытывает трудности при глотании пищи |
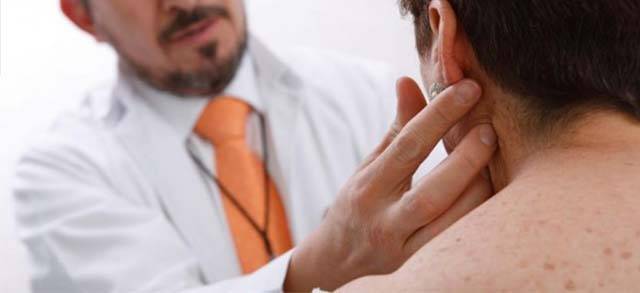
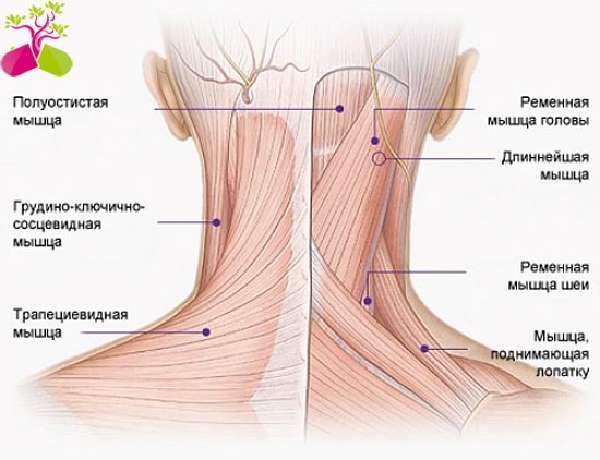
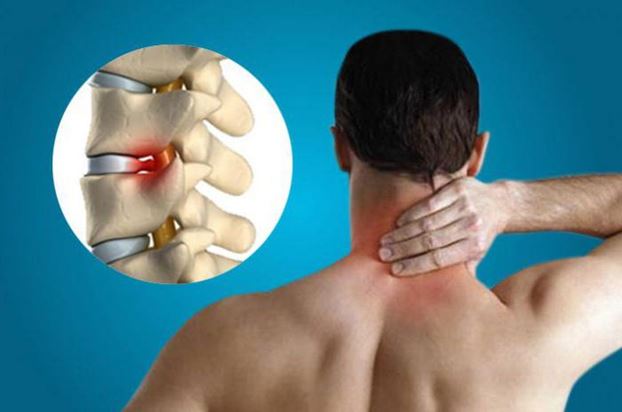
| Воспаление лимфатических узлов | Развитие воспалительного процесса в лимфоузлах в ответ на проникновение инфекции, переохлаждение и т. д. | Болезненные ощущения по бокам шеи. При пальпации вдоль грудино-ключично-сосцевидной мышцы можно нащупать увеличенные болезненные лимфатические узлы |
Системные медикаментозные препараты
 Нестероидные противовоспалительные средства
Нестероидные противовоспалительные средства
Самыми распространенными средствами являются нестероидные противовоспалительные препараты. Их применяют в первую очередь для обезболивания и снятия отека. Подходит любая форма – таблетированная или инъекции.
К НПВС относятся:
- Нимесулид. Препарат для купирования боли. Не рекомендуется для длительного применения, так как неблагоприятно воздействует на печень.
- Ибупрофен. Применяется для снижения температуры тела, обезболивания при миозитах различного происхождения.
- Индометацин. Рекомендуется в основном для лечения артритов, бурситов. При миозите используется, если нарушена подвижность шейного отдела позвоночника.
- Напроксен. Препарат имеет множество побочных эффектов – для нервной системы, печени, кожи, ЖКТ, поэтому не рекомендуется для длительного использования.
- Пироксикам. Препарат пролонгированного действия, поэтому применяется 1 раз в день для снятия воспаления и купирования боли при расстройствах функций опорно-двигательного аппарата.
- Кетопрофен. Относится к категории жизненно важных лекарств. Переносится лучше, чем все вышеописанные препараты, поэтому используется длительно при болях в суставах и миозитах.
- Декскетопрофен. Модифицированный препарат кетопрофена. Действует 4 – 6 часов после приема. Снимает отечность, имеет противоопухолевое действие.
 Миорелаксанты помогают снять спазмы улучшить кровоток в мышцах
Миорелаксанты помогают снять спазмы улучшить кровоток в мышцах
При лечении миозита можно использовать миорелаксанты:
Мидокалм
Препарат сильного действия, но применять его необходимо осторожно тем людям, у которых есть отклонения в работе почек, печени, нервной системы, ЖКТ.
Сирдалуд. Препарат применяют по принципу увеличения дозировки, чтобы определить безопасную концентрацию действующего вещества в плазме крови
Возможно снижение АД, тошнота, сонливость.
Мускофлекс. Применяется в форме уколов. Побочными эффектами могут быть боли в желудке, понос, аллергия.
В домашних условиях без рецепта используются анальгетики:
- Парацетамол.
- Анальгин.
- Миалгин.
- Фенацитин.
 Сосудорасширяющие препараты
Сосудорасширяющие препараты
Сосудорасширяющие средства помогают увеличить просвет капилляров и улучшить кровообращение. Применяются при мышечных спазмах, отеках.
- Пентоксифиллин. Изменяет свойства крови, снижая сопротивление стенок сосудов.
- Никотиновая кислота. Расширяет мелкие кровеносные сосуды.
- Дибазол. Снижает АД, расширяет сосуды, снимает отек.
- Трентал. Аналог пентоксифиллина, имеет те же свойства.
- Сермион. Препарат помогает при нарушениях мозгового кровообращения, если позвоночные артерии сужены из-за мышечного спазма.
- Вазонит. Действующее вещество пентоксифиллин.
- Суприлекс. Действие заключается в снижении тонуса гладких мышц кровеносных сосудов.
Сосудорасширяющие препараты при миозите принимают курсом от 1 до 3 дней вместе с НПВС.
К какому врачу идти если болит шея. причины появления болей в шее и плечах, методы лечения

Остеохондроз – это заболевание, сопровождающееся быстрым старением межпозвоночных дисков и тел самих позвонков.
Такая патология таит в себе большое количество опасностей, так как несвоевременное лечение может стать причиной необратимых изменений в позвоночнике.
Причины развития патологии в зависимости от локализации боли
Если у человека присутствуют боли в области шеи, причину их появления можно выяснить по месту локализации дискомфорта:
- Неприятные ощущения распространяются на заднюю часть шеи. Чаще всего онемение при резком повороте, то у пациента может развиваться деформирующий спондилез или спондилолистез.
- Боль в области шеи спереди. Дискомфорт может быть спровоцирован воспалением региональных лимфатических узлов. Также спровоцировать тянущий болевой синдром высокой интенсивности способен патологический процесс в щитовидной железе — острый тиреоидит. Неприятные ощущения возникают при глотании. Если дискомфорт не проходит даже после употребления анальгетиков, то это можно связать со стенокардией (нарушением работы сердца).
- Болит шея по бокам. Тут тоже причина может заключаться в поражении лимфоузлов. Возможно, человека продуло. Болевой синдром может быть сильный и отдавать в руку, грудь, ключицу. Если болит лимфоузел, нужно срочно обратиться к врачу, чтобы не произошло никаких осложнений.
- Если болит шея с левой стороны при повороте головы, это может свидетельствовать о растяжении мышц.
- Неприятные ощущения при наклоне головы назад. Тут виноваты дистрофические или дегенеративные изменения в области шеи. Кроме того, спровоцировать патологию может опухоль головного мозга, инсульт, а также кровоизлияние в субарахноидальном пространстве.
- Боль в шее при повороте головы влево. Одновременно дискомфорт ощущается сзади. Спровоцировать такое состояние может фибромиалгия. Мышечная ткань и связки становятся более чувствительными. Вызвать такие ощущения способна травма, неправильная поза во время сна, резкий поворот на спортивной тренировке. Если болит шея спереди слева, то тут можно говорить о воспалительном процессе, при котором поражается горло, щитовидная железа.
- Если дискомфорт распространяется не только на шею, но и затронуты плечи и спина. Это свидетельствует о развитии серьезного патологического процесса: артроза, артрита, плечелопаточного периартрита (ноет под лопаткой), плексита.
Также важно обратить внимание на то, какой характер имеет дискомфорт:
- Тянущая боль сбоку, отдающая в кадык, ухо. Провоцирует ее воспалительный процесс в лимфоузлах или щитовидной железе.
- Жжение и боли в шейном отделе позвоночника. Если неприятные ощущения появляются сзади, то нужно обязательно пройти обследование МРТ. У пациента может развиваться спинальный стеноз – сужение канала в спинном мозге, которое чревато полной инвалидизацией человека. Связки спины при этом становятся толще, позвонки разрушаются и диски выпирают. То есть позвоночник деформируется, а его подвижность ограничивается. Боль появляется вследствие защемления нервов, сдавливания тканей.
Познавательное видео о том, по каким причинам происходит сужение канала в спином мозге:
- Независимо от того, появляется боль в шее с правой стороны или слева, если она острая, то патология еще не приобрела хроническую форму. Неприятные ощущения могут быть кратковременными, но даже это должно заставить человека задуматься над тем, чтобы обследоваться.
- Если постоянно болит шея в течение трех и более месяцев, то патологию можно считать самостоятельной.
Если после удара головой болит затылок, необходимо обязательно показаться травматологу
Особенно важно это сделать, если дискомфорт жгучий и беспокоит пострадавшего ночью. Нельзя медлить с визитом к специалисту, если неприятные ощущения испытывает ребенок
Боли в шейном отделе позвоночника – это не шутка, они могут свидетельствовать о развитии тяжелого патологического процесса.
По каким причинам у ребенка болит шея
Боль в горле у малыша появляется при ангине, острых респираторно-вирусных инфекциях, краснухе, паротите, менингите и некоторых других инфекционных заболеваниях. Если у ребенка болит шея только с одной стороны, причиной тому может быть отит, заглоточный абсцесс, лимфаденит или травма.
Говоря о детских болезнях, следует упомянуть о кривошее. Для патологии характерно врожденное укорочение грудино-ключично-сосцевидной мышцы. Из-за дефекта голова малыша принимает вынужденное положение. Она постоянно повернута вверх и в сторону, противоположную дефектной мышце. У ребенка с кривошеей также болит шея сбоку. Основная причина этого – постоянное мышечное перенапряжение.
Что делать? Немедленно берите своего малыша в охапку и идите в больницу. Своевременное обращение за медицинской помощью поможет вовремя выявить проблему и начать лечение.
К какому врачу обратиться? Сначала лучше всего сходить к педиатру. После осмотра детский врач поставит диагноз и назначит лечение либо отправит вас на консультацию к узкому специалисту.
Советы
При появлении болей в области шеи необходимо начать более бережно относиться к этой части тела. Например, при выходе из дома стоит застегнуть воротник, так как частой причиной того, что шейные мышцы немеют, становится именно холодный воздух.
Стоит следить за позой во время сидения. Лучше сидеть правильно, а это:
- угол сгиба ног в коленях должен быть равен 90 градусам;
- спина должна быть ровной;
- голова должна смотреть прямо.
Этих же правил следует придерживаться при работе за компьютером. При этом монитор должен стоять на уровне глаз. Нельзя располагать его выше или ниже, так как это вызовет еще большие боли.
Конечно, можно найти свой способ избавления от болевых ощущений. Но ведь не все способы подходят каждому человеку. Лечение должно быть индивидуальным, поэтому лучше обратиться за помощью к врачу. Он выявит причину болезненности, назначит правильное и эффективное лечение.
Список диагностических мероприятий при боли
Когда человек приходит на прием, проводят общий осмотр. Дополнительно собирают список жалоб со слов, чтобы предположить наличие болезни.
Для определения диагноза назначают следующие диагностические тесты:
- Общеклинический анализ крови. В биологической жидкости обнаруживают концентрацию эритроцитов, лейкоцитов, тромбоцитов, факторов свертываемости. По анализу невозможно поставить диагноз. Зато можно предположить отклонение функции внутренних органов по изменению состава крови.
- Коагулограмма. Применяется для людей, входящих в группу риска по развитию отклонений сердечно-сосудистой системы. Измеряют количество тромбоцитов, факторов свертываемости. Диагностируют склонность к тромбозу, тромбофлебиту.
- Ангиография. В кровь вводится контраст, проверяя эндотелий через рентген-аппарат. На снимках видны участки воспаления, кровоизлияния. Выявляют сужение просвета, мешающее нормальному кровообращению. Например, при ишемической болезни.
- Рентгенография. На снимках определяют участки повреждений костей. Ищут мелкие трещины, переломы. Определяют участки остеохондроза, межпозвоночной грыжи.
- МРТ. Исследование применяют, когда предыдущие тесты не дали результатов. На экране появляется послойное изображение органов. Выявляют деформации костей, сухожилий, суставов, связок, мышц, нервов. Диагностируют даже незначительные отклонения, нераспознаваемые другими аппаратами.
Без исследований диагноз выявить невозможно. Только после их проведения применяют правильные способы. В процессе прохождения терапии и после ее завершения повторно проводят исследования, выявляя улучшения.
Если их не будет, повторно записываются на прием, меняя вид терапии. В редких случаях назначают операцию для восстановления функциональности, улучшения самочувствия.

Как купировать болезни в фазе обострения
Чтобы помочь человеку избавиться от неприятных и болезненных ощущений, медики используют медикаментозные препараты. Но это не говорит о том, что такая схема терапии считается единственной и основной.
Купирование болезненности принято проводить такими группами медикаментов:
- Анальгетиками и нестероидными противовоспалительными препаратами: Дексалгином, Анальгином, Баралгином, Кеторолом, Ксефокамом, Диклофенаком и Ибупрофеном.
- Миорелаксантами – веществами, которые способны расслабить мышцы: Сирдалудом, Мидокалмом и Тизалудом.
- Глюкокортикоидными гормонами и анестетиками – препаратами, которые блокируют шейный отдел позвонка в том случае, когда обезболивающие медикаменты не помогают: Дипроспан, Кеналог, лидокаин.
- Хондропротекторами, используемыми для длительного курса лечения, направленного на восстановление ткани и предотвращения ее распада: Дона, Терафлекс.
- Препаратами, улучшающими микроциркуляцию.
- Противоотечными и противосудорожными веществами.
- Антидепрессантами.
- Витаминами группы В.
Следует учесть, что различные массажи, лечебную гимнастику или физиолечение на данном этапе проводить нельзя.
Как лечить боль в шее?
После выяснения причины болевого синдрома можно приступать к лечению боли в шее с помощью одного из нижеперечисленных способов.
Медикаментозное лечение болезни
Устранить болевые ощущения в области шеи можно с помощью лекарственных средств.
Обычно для быстрого избавления от боли используют анальгетики, анестетики, гормоны, миорелаксанты, в запущенных случаях – антидепрессанты и противосудорожные лекарства.
Обезболивающие препараты – основа медикаментозного лечения. Остальные группы лекарственных средств выписывают для того, чтобы усилить действие обезболивающих таблеток, избавиться от воспалений и отеков.
Лекарственное лечение может проходить такими способами:
- Перорально.
- Инъекционным методом.
- Блокадным методом.
- С помощью пластырей.
- С помощью мазей.
Другие методы борьбы с патологией
Существуют также менее распространенные методы лечения болей в шее. В их числе:
- Ношение ортопедических повязок, которые хорошо фиксируют и поддерживают нужное положение шеи.
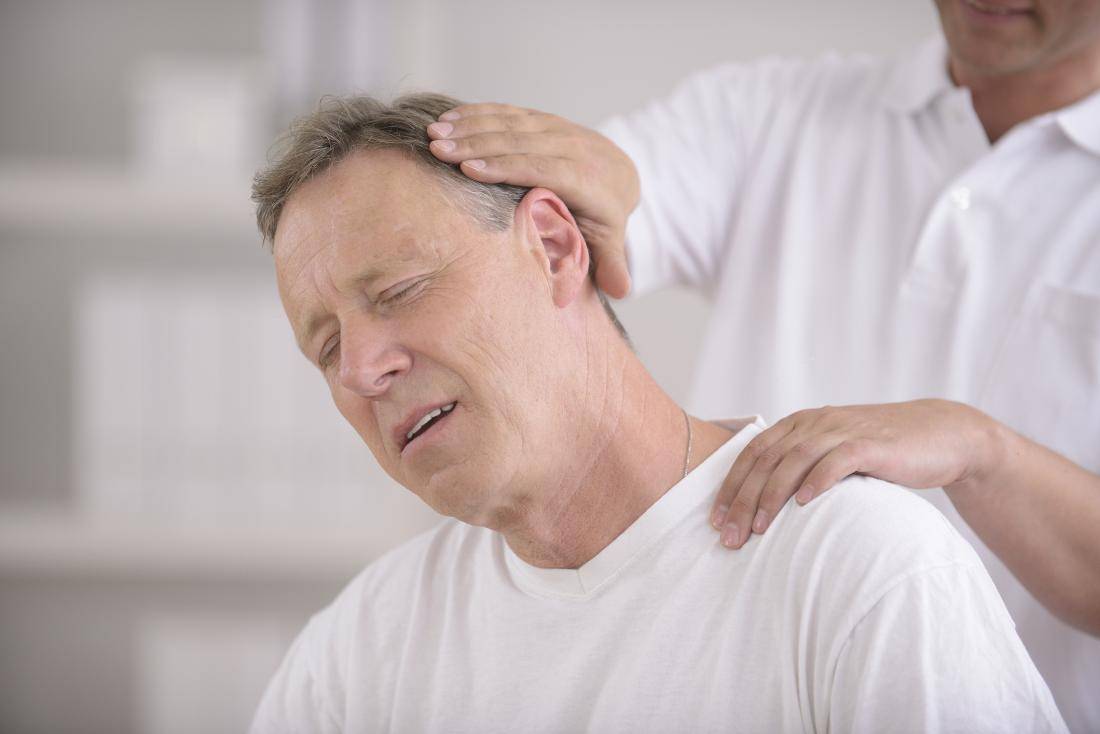
- Мануальная терапия. Один из самых эффективных методов лечения патологии. Лечебный массаж проводится квалифицированным специалистом. Суть массажа заключается в релаксации шейных мышц и вытягивании позвоночника.
- Низкоинтенсивная лазерная терапия. Лечение лазером способствует снижению болевых ощущений и снятию воспаления в шейном отделе.
- Ультразвуковое лечение способствует уменьшению спазмов и улучшению циркуляции крови. Также такой метод оказывает положительное влияние на нервные окончания.
- Лечение с использованием тока.
- Иглоукалывание восстанавливает подвижность и поддерживает мышцы шеи в тонусе.
- Оздоровление с помощью минеральных вод и лечебных грязей.
Следует знать, что, узнав причины боли в шее, лечение нужно начинать незамедлительно, чтобы болезнь не перешла в хроническую стадию.
Растяжка помогает забыть о боли
Мышцы шеи довольно трудно поддаются тренировке, поэтому большинство физиотерапевтических упражнений направлены на развитие подвижности позвонков, плечевого пояса и грудного отдела.
Выбор правильной методики лечения и правильное выполнение упражнений гарантированно помогают полностью избавиться от навязчивой боли в шее.
На западе давно разработали эффективную систему лечения боли под названием pain management.
Суть данной системы заключается в выполнении определенных упражнений, которые нацелены на развитие разных областей шеи.
При выполнении за пациентом должны наблюдать несколько врачей: терапевт, травматолог и невролог.
Именно слаженная работа и индивидуальный подход поможет пациенту избавиться от боли. Также в данную систему входит прием медикаментозных препаратов.
Далеко не во всех клиниках практикуют pain management, но это один из немногих способов для лечения боли в шейных позвонках.
Существуют и другие процедуры, которые направлены на растяжку. Но они могут быть опасны и крайне болезненны при выполнении без наблюдения врача.
Поэтому прежде, чем начинать самолечение, нужно обязательно проконсультироваться с доктором.
Народная терапия
Когда анализы показали, что патологии в шейном отделе отсутствуют, но болевые ощущения все еще достаточно ощутимы, можно воспользоваться некоторыми народными способами:
- Наклоны головы вправо и влево по мере возможности. Главное – не переусердствовать. Если боль стала сильнее, разминку нужно закончить. Занятия проводить ежедневно, постепенно увеличивая нагрузку.
- Круговые вращения головой. Упражнение поможет укрепить шейные мышцы. Плавно совершайте круговые вращения головой до тех пор, пока болевые ощущения не усилятся.
- Горячий чай с мятой и теплый компресс, который прикладывается к болезненному месту.
- Прикладывание капустного листа.
- Нагреть руки под горячей водой, одну руку положить на лоб, а вторую – на болезненное место.